病気のおはなし
脈が速くなるそのサイン、放置していませんか?
私たちの生命活動の根幹を支える心臓は、絶えず規則正しいリズムで血液を送り出している重要な臓器です。「不整脈」とは、この心臓のリズムが乱れてしまう病気の総称。その種類や症状の重さはさまざまです。高齢になるほど罹患率が高まる病気ですが、若年層での発症も珍しくなく、成人で不整脈のない人はいないと言えるほど、身近な病気です。
心臓のリズムが乱れると、動悸や息切れ、めまいといった症状が起こることがあるだけでなく、心房が十分に血液を送り出せなくなると血流が滞り、血栓ができて血管を詰まらせ、「脳梗塞」などにつながることもあります。さらに、脈が速く、不規則になると心臓の働きは約3割低下すると言われ、その結果「心不全」を起こす可能性もあるのです。
頻脈性不整脈とは?
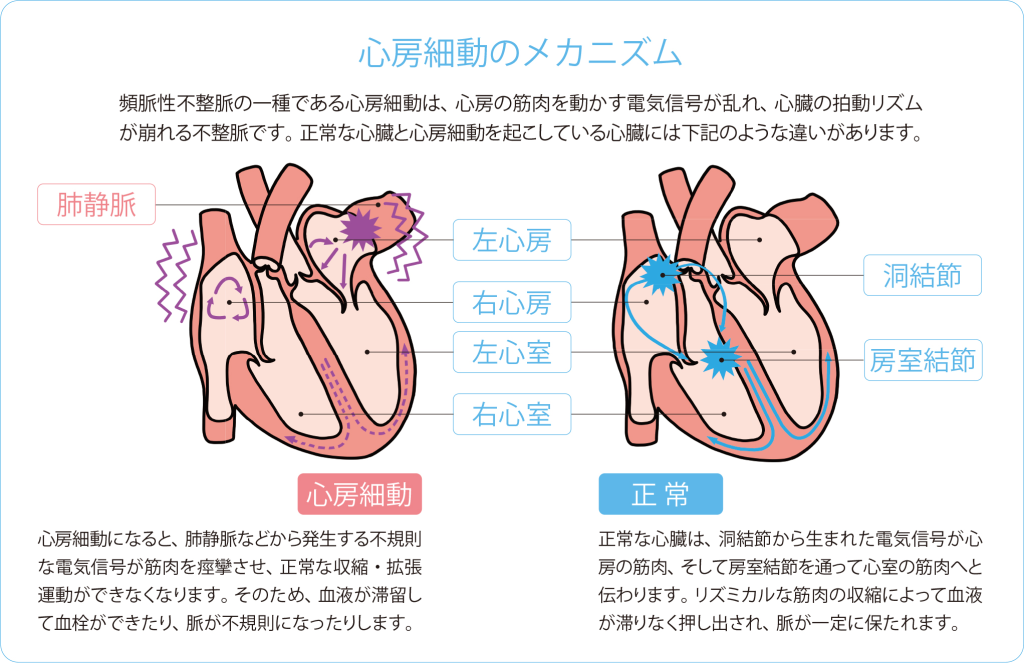
通常、心臓が正常に働いていると、安静時の脈拍は1分間に50〜100回の範囲にあります。しかし、心臓の収縮を司る電気信号に異常が起こると、脈が速くなって100回を超えたり、逆に遅くなって50回を下回ったりすることがあります。今回の「頻脈性不整脈」は、安静時の脈拍が1分間に100回以上になる種類の不整脈を指します。反対に、50回以下になる場合は「徐脈性不整脈」と呼ばれます。これらの分類の中にも種類が細かくありますが、ここでは頻脈性不整脈に分類される「心房細動」に絞って解説します。
密かに体を蝕む心房細動
心房細動は、痙攣(けいれん)するように心臓が震える頻脈性不整脈の一種。心房の筋肉を司る電気信号の異常によって起こります。心臓が痙攣している状態が長く続くほど痙攣が常態化し、それに伴って治療も困難になっていきます。日本における患者数は100万人弱もいるといわれています。
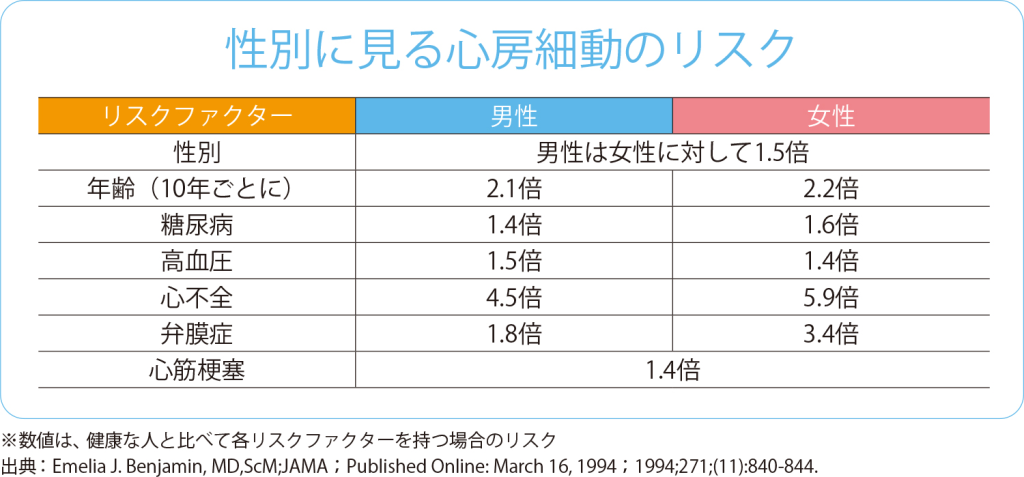
心房細動の主な危険因子(リスクファクター)には年齢、糖尿病、高血圧など、さまざまありますが、特に心不全との関係が密接です。心不全は心房細動によって引き起こされる病気でもありますが、心房細動を引き起こす因子にもなっているのです。その他、運動不足や肥満、睡眠時無呼吸症候群、飲酒、喫煙、遺伝なども影響するといわれています。
心房細動の厄介な点は、発症したとしても約4割の方には症状がないことです。自覚症状がないため脈の乱れに気づかず、いつの間にか病気が進んでしまうのです。特に若い頃は心臓の働きが多少低下してもほとんど生活に支障は出ません。そのため、たとえ不整脈があると分かっていても放置されがち。脈の乱れを放置したまま歳を重ね、症状が出る頃には、治療が難しい状態になっているというわけです。
だからこそ、普段から自分で脈を測ったり、検診を受けたりして、脈に乱れがないかをチェックしておくことが大切です。脈の乱れをきちんと把握しておけば、正確な診断につながるだけでなく、早期に発見・治療できれば、根治の可能性も高まります。
不整脈の三要素
心房細動を含めた不整脈は、未解明なことも多いのですが、1987年にフランスの心臓病学者であるフィリップ・クーメル(1935年〜2004年)は、不整脈が次の3つの要素の影響を受けて発現すると提唱しています。
1つ目は、心臓のどこかから異常な電気信号が発生し、予定外のタイミングで心臓が拍動する「引き金(トリガー)」、2つ目は、弁膜症などの心臓の構造がもたらす「不整脈器質(サブストレート)」、そして3つ目は、ストレスによる自律神経の乱れや栄養のバランスなど、外定要因である「環境因子(モデュレーター)」です。1つ目と2つ目の予防は困難ですが、3つ目の環境要因は過度なストレスを取り除く、バランスの良い食事を摂るなど、日常生活の中で改善を図ることができます。日々の中で病気を防ぐ健康習慣を意識することも大切です。
検査や治療のはなし
検査や診断は?
心房細動が疑われたとき、まずは「12誘導心電図」で心臓の電気の流れを確認します。胸や手足に電極をつけて、心臓の働きを多角的に観察する方法です。
ただし、不整脈が検査時間に必ず起きるとは限りません。不整脈が見つからないこともよくあります。そんな時に活躍するのが「ホルター心電図」です。これは小型の装置を身につけ、普段の生活をしながら心電図を24時間記録できるというもの。検査時間を長くすることで、異常を捉えられる可能性を高められるのです。それでも見つからない場合には、手術が必要ですが最長6年間記録できる「植え込み型心電図」という方法もあります。
脈の異常は、病院での検査だけで判明するものではありません。自分で指を使って脈を確認する「検脈」や、家庭の血圧計の数値からリズムの乱れを察知できる場合もあります。日常的に脈を観察する意識を持つことが、不整脈を早期に発見する重要な手助けとなります。
心房細動治療は三本柱で
心房細動の治療は「抗凝固療法」「脈の管理」「心不全の治療」の三本柱で考えていきます。
抗凝固療法は、心房細動によって生じる血栓を防止するためのもので、血液をサラサラに保つことで、脳梗塞などの塞栓症を防ぎます。近年では経口の抗凝固薬が普及し、従来必要だった細かな内服量の調整が不要になっただけでなく、出血リスクも低減し、安全性が高まっています。
脈の管理には、脈を正常のリズムに戻す「洞調律維持療法」と、脈拍数を調節して症状を和らげる「心拍調節療法」があります。いずれの方法も、まずは薬物療法から開始して、脈の乱れを管理していきます。
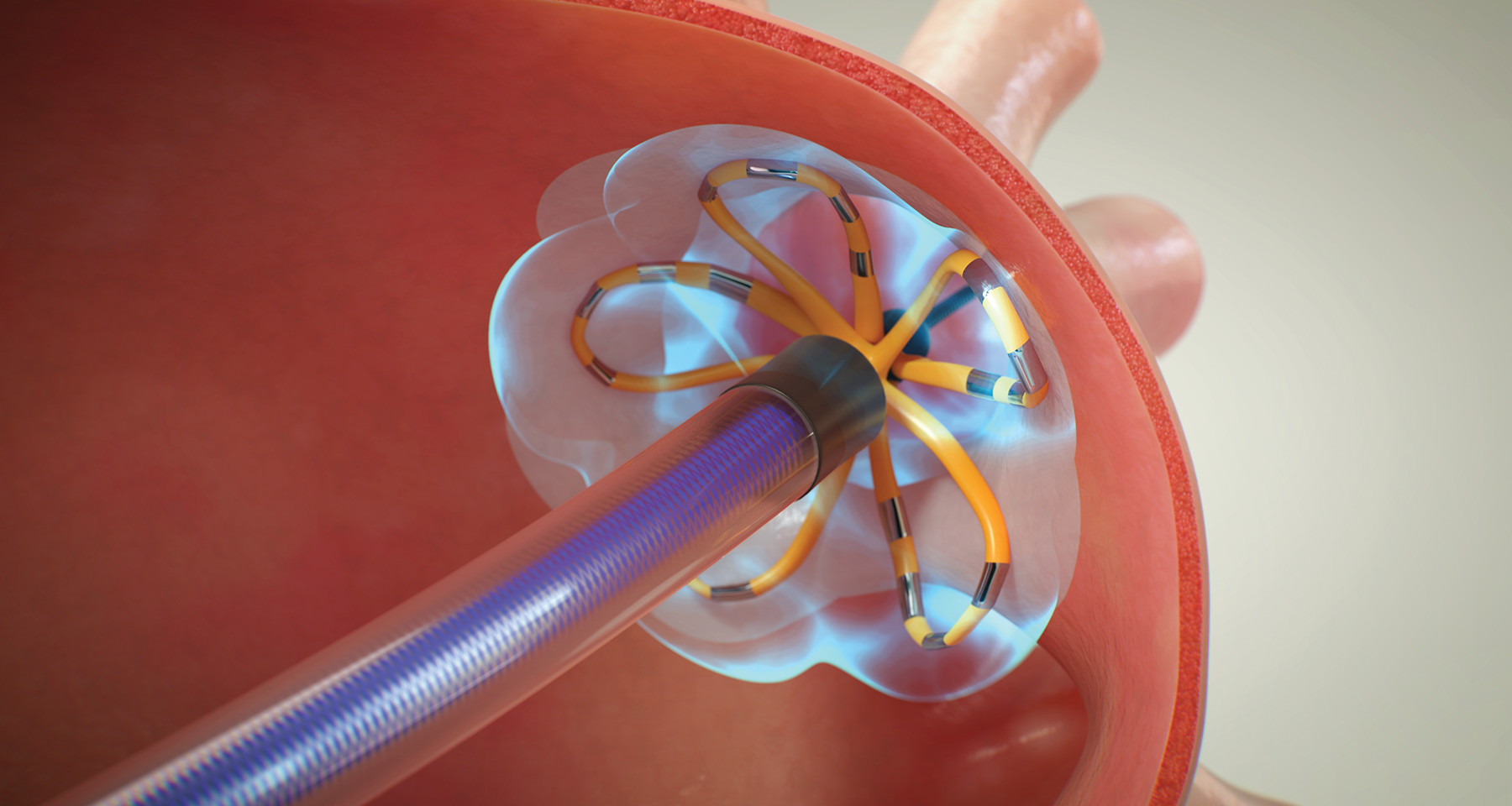
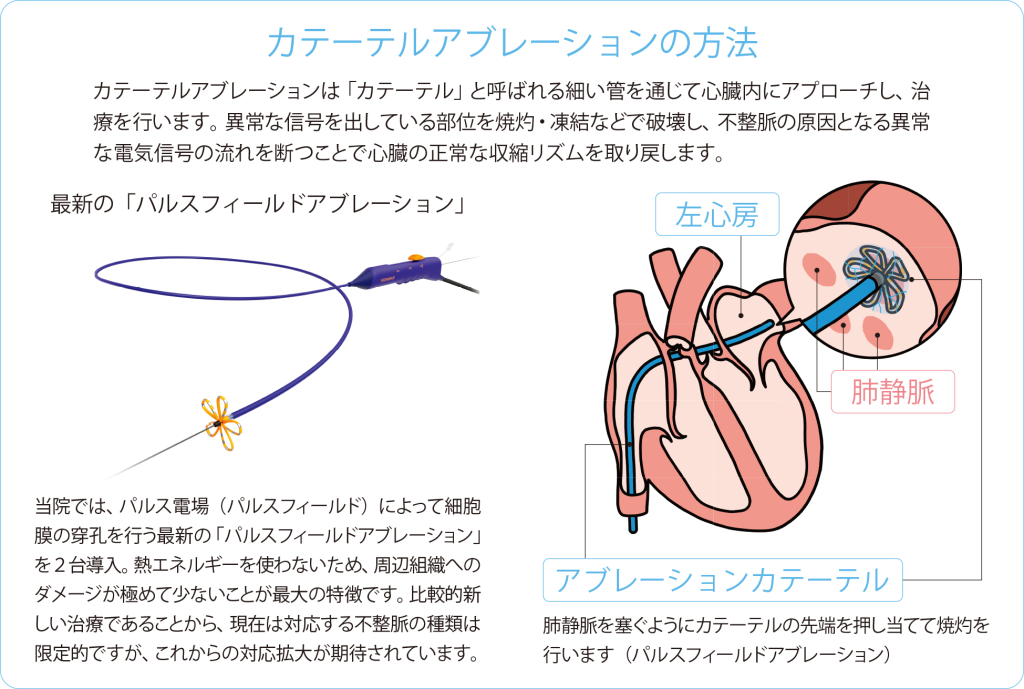
それでも心房の痙攣が改善されない場合は「カテーテルアブレーション」を検討します。この治療は不整脈の原因となる異常な電気信号の流れを遮断し、根治を目指すもの。足の付け根にある血管からカテーテルという細い管を心臓に入れ、異常な信号を出している部位を焼灼・凍結などで破壊します。心房細動の多くは肺静脈由来の電気信号が原因のため、まずは肺静脈周辺をターゲットとしたアブレーションを行うのが基本です。開胸を伴わないため、外科手術と比べて身体への負担が少ないことも大きな特徴です。
ここ30年で、カテーテルアブレーションの方法は改良が重ねられ、より安全に、より効率よく治療ができるようになってきました。
これまでカテーテルアブレーションといえば、高周波の熱を利用して火傷をつくったり、冷却装置を利用して冷凍凝固させたりする方法が主流でしたが、2024年からはこれらに、パルス電場によって細胞を働かなくする「パルスフィールドアブレーション」が加わりました。心筋の細胞と、周囲の神経や食道などの組織では、パルス電場の影響を受ける閾値が異なります。そのことを利用して、心筋の細胞のみにダメージを与えられるのが「パルスフィールドアブレーション」の大きな特徴です。
治療の最後の柱は、心不全への対応です。前述のように、心房細動と心不全は深い関係があるため、心不全をしっかり治療することで心房細動の改善につながります。治療では、心臓の働きに応じた薬物療法に加え、塩分を控えるなど生活習慣の見直しも行います。
千葉西総合病院の強みは?
心房細動は年齢とともに増える不整脈で、日本の高齢化を考えると今後さらに患者様が増えると予想されます。そこで当院では、カテーテルアブレーションの検査室を2室に拡大し、最新のパルスフィールドアブレーションの装置も2台揃えるなど、不整脈に悩む方によりよい医療を届けるために、設備面の強化を進めています。
また、総合病院ならではの体制として、心臓の血栓を生みやすい場所である左心耳を閉じて血栓を防ぐ「WATCHMAN」(SHDセンター)や、左心耳の切除と心臓の外側からのアブレーションを同時に行う「ウルフ-オオツカ法」(心臓血管外科)など、複数の治療方法を選択できるのも大きな強みです。
心房細動を含めた不整脈治療全般を地域医療機関と連携して行いつつ、患者様ごとに最適な治療を提案していますので、お困りのことがあれば、何でもお気軽にご相談ください。